Spis treści
Co to jest wirus HPV?
Wirus brodawczaka ludzkiego, znany jako HPV, to rodzina wirusów atakujących komórki zarówno skóry, jak i błon śluzowych. Należy do grupy Papillomaviridae, a jego materiał genetyczny stanowi DNA. W tej rodzinie zidentyfikowano ponad 200 podtypów, które dzielą się na:
- niskoonkogenne,
- wysokoonkogenne.
Przy czym HPV 16 i 18 należą do tych drugich. Te szczególne typy wirusa są powiązane z wyższym ryzykiem rozwoju nowotworów, w tym:
- raka szyjki macicy,
- raka odbytu,
- raka prącia,
- raka sromu i pochwy,
- nowotworów jamy ustnej,
- gardła oraz krtani.
Zakażenie HPV jest niezwykle powszechne; wiele osób może nosić wirusa, nie zdając sobie z tego sprawy, ponieważ często nie występują żadne objawy. Kluczowe dla profilaktyki nowotworów jest zrozumienie wirusa HPV i jego potencjalnych konsekwencji zdrowotnych. Posiadanie wiedzy na temat HPV wspiera świadome podejście do zdrowia oraz zapobieganie chorobom.
Jak dochodzi do zakażenia wirusem HPV?
Zakażenie wirusem HPV najczęściej przekazywane jest poprzez kontakty seksualne. Ryzyko wystąpienia infekcji rośnie, gdy:
- zaczynamy aktywność seksualną w młodym wieku,
- posiadamy wielu partnerów.
Ważne jest, aby pamiętać, że chociaż prezerwatywy skutecznie zapobiegają ciąży, nie zawsze zapewniają pełną ochronę przed wirusem HPV. Istnieje również możliwość przeniesienia zakażenia w sposób wertykalny, co oznacza, że wirus może przekazać się z matki na dziecko podczas porodu. Takie zarażenie określane jest jako infekcja okołoporodowa. Dodatkowo, zarówno czynniki genetyczne, jak i środowiskowe mają znaczenie w kontekście zwiększonego ryzyka infekcji. Na przykład:
- palenie tytoniu,
- obecność innych chorób wenerycznych, takich jak chlamydia czy rzeżączka,
- mogą podnosić podatność na wirusa HPV.
Zrozumienie tych mechanizmów przenoszenia jest niezwykle istotne dla skutecznej profilaktyki oraz edukacji zdrowotnej związanej z HPV.
Jakie są główne czynniki ryzyka związane z zakażeniem HPV?
Czynniki ryzyka zakażenia wirusem HPV można podzielić na kilka kluczowych aspektów:
- rozpoczęcie życia seksualnego w młodym wieku znacznie zwiększa zagrożenie,
- posiadanie wielu partnerów seksualnych podnosi ryzyko ekspozycji na wirusa,
- osłabiona odporność organizmu może być spowodowana dysfunkcją systemu immunologicznego,
- palący papierosy narażają się na większe ryzyko zakażenia HPV,
- obecność innych infekcji przenoszonych drogą płciową zwiększa podatność na wirusa,
- brak szczepień przeciwko HPV stanowi istotny czynnik ryzyka.
Te szczepienia są niezwykle ważne w walce z infekcjami. Oprócz tego, geny oraz czynniki środowiskowe mogą wpływać na to, jak każdy z nas reaguje na zakażenie. Ciekawe jest także to, że niektóre badania sugerują, iż obrzezanie u mężczyzn może zmniejszać ryzyko zakażenia wirusem HPV. To wszystko pokazuje, jak złożona jest ta problematyka.
Czy zakażenie HPV zawsze prowadzi do objawów?
Zakażenie wirusem HPV często przebiega bez wyraźnych objawów, przez co wiele osób nie jest świadomych, że jest nosicielami wirusa, zwłaszcza gdy mowa o niskoonkogennych odmianach. Warto zaznaczyć, że układ immunologiczny ma zdolność do samodzielnego zwalczania patogenu. Statystyki wskazują, że od 70 do 90% zakażeń HPV ustępuje naturalnie w ciągu dwóch lat, nie wywołując żadnych dolegliwości. Niemniej jednak, w przypadku typów wysokiego ryzyka mogą się pojawić:
- niepokojące zmiany skórne,
- osłabienie odporności,
- brodawki narządów płciowych,
- zmiany przednowotworowe.
Długotrwała infekcja w niektórych przypadkach zwiększa ryzyko rozwoju nowotworu, gdyż jeśli organizm nie zdoła sobie poradzić z wirusem, mogą wystąpić poważniejsze problemy zdrowotne. Dlatego też, regularne monitorowanie stanu zdrowia oraz konsultacje z lekarzem w przypadku zauważenia niepokojących objawów są kluczowe dla zachowania dobrego samopoczucia.
Jakie są objawy zakażenia wirusem HPV 16?
Zakażenie wirusem HPV 16 często przebiega bezobjawowo i może trwać od kilku tygodni do nawet kilku lat. Jeśli organizm nie zdoła samodzielnie zwalczyć wirusa, mogą pojawić się poważne problemy zdrowotne. Zwykle symptomy występują dopiero po rozwoju zmian dysplastycznych, co może prowadzić do nowotworów. Szczególnie niebezpieczne jest zakażenie HPV 16 u kobiet, ponieważ może prowadzić do raka szyjki macicy.
W zaawansowanych stadiach można zaobserwować różne niepokojące objawy, takie jak:
- krwawienia pomiędzy miesiączkami,
- obfite upławy,
- ból w podbrzuszu,
- ból w miednicy, szczególnie podczas intymnych zbliżeń.
Ignorowanie tych symptomów stwarza ryzyko rozwoju nowotworu. Dlatego regularne badania ginekologiczne są niezwykle ważne dla wczesnego wykrywania zmian. Im szybciej postawiona zostanie diagnoza, tym większa szansa na skuteczne leczenie oraz mniejsze ryzyko poważnych konsekwencji. Każda osoba, która podejrzewa zakażenie wirusem HPV 16, powinna jak najszybciej udać się do lekarza i przeprowadzić odpowiednie badania diagnostyczne.
Jakie są objawy brodawek narządów płciowych?
Brodawki narządów płciowych, znane także jako kłykciny kończyste, to niewielkie narośla o cielistej lub różowej barwie. Najczęściej można je spotkać w okolicy:
- krocza,
- genitaliów takich jak penis oraz wargi sromowe,
- rejonie odbytu i cewki moczowej.
Wiele osób może nosić wirusa HPV bez widocznych objawów, co sprawia, że te zmiany są trudne do zauważenia. Brodawki mogą występować pojedynczo, ale zdarza się, że układają się w grupy, przypominając kalafior. Chociaż zazwyczaj nie wywołują bólu, mogą powodować uczucie:
- swędzenia,
- pieczenia,
- ogólnego dyskomfortu.
Warto mieć na uwadze, że te zmiany mogą wystąpić w różnych miejscach, co sprawia, że dermatologia, wenerologia i urologia mają kluczowe znaczenie w diagnozowaniu oraz leczeniu tej infekcji. Jeżeli zauważysz jakiekolwiek niepokojące objawy, koniecznie skonsultuj się z lekarzem. Taka konsultacja umożliwi ocenę stanu zdrowia i wprowadzenie odpowiedniego leczenia. Wczesna diagnoza jest niezwykle istotna, ponieważ wirus HPV może prowadzić do poważnych problemów zdrowotnych, w tym nowotworów, zwłaszcza jeśli zakażenie dotyczy typów wysokiego ryzyka. Regularne badania oraz świadomość własnego ciała to kluczowe elementy dbania o zdrowie seksualne.
Jakie zmiany skórne są spowodowane przez HPV?
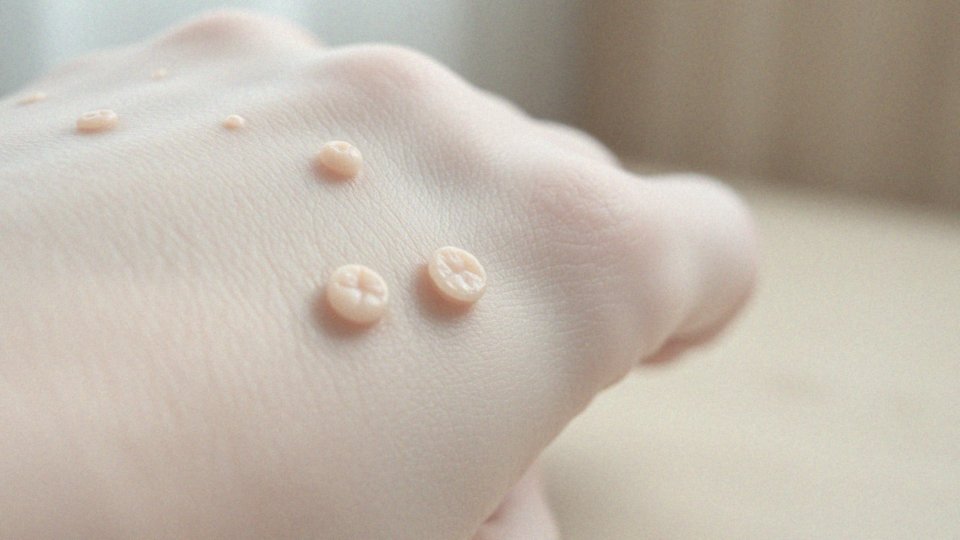
Wirus brodawczaka ludzkiego, znany jako HPV, wywołuje różnorodne zmiany skórne, które mogą różnić się w zależności od jego odmiany. Najpopularniejsze z nich to:
- brodawki zwykłe, często obserwowane na dłoniach i stopach,
- brodawki płaskie, zazwyczaj pojawiające się na twarzy i dłoniach,
- brodawki podeszwowe, które mogą powodować dyskomfort podczas chodzenia.
Rzadziej występują formy HPV prowadzące do brodawkowatej dysplazji naskórka, określanej jako dysplazja Lewandowskiego i Lutza. Objawia się ona licznymi brodawkami i niesie ze sobą zwiększone ryzyko rozwoju raka kolczystokomórkowego skóry. Ten rodzaj nowotworu może się rozwinąć w miejscach, gdzie wirus utrzymuje się przez dłuższy czas, co stanowi szczególne zagrożenie dla osób z osłabionym układem odpornościowym. Ważne jest, aby być czujnym na objawy związane z różnymi wariantami wirusa. Niektóre z nich, zwłaszcza te wysokoonkogenne, mogą prowadzić do poważnych zmian skórnych oraz nowotworów. Dlatego tak istotne jest regularne monitorowanie zdrowia, identyfikacja niepokojących objawów i konsultacja z dermatologiem, co jest kluczowe w zapobieganiu poważnym konsekwencjom zdrowotnym związanym z HPV.
Jakie są skutki zakażenia wirusem HPV?
Zakażenie wirusem HPV może prowadzić do poważnych konsekwencji zdrowotnych, które są zróżnicowane. Przewlekłe infekcje wysoce onkogennymi typami, takimi jak HPV 16 i 18, niosą ze sobą ryzyko istotnych zmian w organizmie. Wśród najgroźniejszych skutków można wymienić:
- rozwój zmian przednowotworowych, w tym dysplazji, które w skrajnych przypadkach mogą prowadzić do nowotworów złośliwych, zwłaszcza raka szyjki macicy,
- zwiększenie szansy na wystąpienie innych rodzajów nowotworów, takich jak rak odbytu, rak prącia, sromu, pochwy oraz nowotwory jamy ustnej i gardła.
Natomiast infekcje niskoonkogenne zazwyczaj prowadzą do pojawienia się brodawek narządów płciowych, które mimo że są zwykle łagodne, mogą jednak negatywnie wpływać na komfort życia i zdrowie psychiczne osób dotkniętych tym problemem. Warto podkreślić wpływ tych zmian emocjonalnych na życie pacjentów, co z kolei uwydatnia potrzebę holistycznego podejścia do leczenia oraz wsparcia dla osób zarażonych wirusem. Regularne wizyty u specjalistów są niezwykle istotne, ponieważ umożliwiają kontrolę zdrowia i wczesne wykrycie ewentualnych niepokojących zmian nowotworowych.
Jakie nowotwory mogą być związane z wirusem HPV?

Wirus HPV jest ściśle powiązany z różnymi rodzajami nowotworów. Najbardziej znanym jest rak szyjki macicy, który w niemal wszystkich przypadkach jest wynikiem zakażenia tym wirusem. Oprócz tego, HPV może również prowadzić do innych groźnych nowotworów, takich jak:
- rak odbytu,
- rak prącia,
- rak sromu i pochwy,
- rak płaskonabłonkowy jamy ustnej,
- rak gardła,
- rak krtani.
Szczególnie typ HPV 16 jest odpowiedzialny za największą liczbę zmian nowotworowych oraz przednowotworowych. To tylko potwierdza, jak kluczowe jest dbanie o zdrowie oraz podejmowanie działań profilaktycznych związanych z tym wirusem. Zakażenie HPV powinno wywoływać szczególną czujność, ponieważ niesie ze sobą poważne zagrożenie dla zdrowia.
Jakie badania diagnostyczne można wykonać w kierunku HPV?
W kontekście wirusa brodawczaka ludzkiego (HPV) istnieje szereg istotnych badań diagnostycznych, które warto poznać:
- cytologia płynna (LBC) – analiza komórek pobranych z nabłonka szyjki macicy, odgrywa niezwykle ważną rolę w wczesnym identyfikowaniu zmian przednowotworowych,
- test DNA HPV – umożliwia wykrycie materiału genetycznego wirusa w próbkach cytologicznych, dzięki temu możemy precyzyjnie zidentyfikować konkretne typy wirusa, w tym te o wysokim ryzyku onkogennym,
- kolposkopia – umożliwia dokładną ocenę i lokalizację podejrzanych zmian,
- biopsja – polega na pobraniu fragmentu tkanki do dalszej analizy histopatologicznej, to kluczowy krok, umożliwiający dokładną ocenę charakteru tych zmian,
- badanie histopatologiczne – dostarcza informacji na temat tego, czy zmiany mają charakter nowotworowy, czy przednowotworowy.
Te procedury diagnostyczne są szczególnie zalecane dla kobiet w celu monitorowania ewentualnych konsekwencji zakażenia HPV. Regularne realizowanie takich badań ma ogromne znaczenie w zapobieganiu poważnym schorzeniom, w tym rakowi szyjki macicy. Właściwa profilaktyka i wczesna diagnostyka mogą uratować życie.
Jak często należy wykonywać badania przesiewowe na obecność wirusa HPV?
Częstotliwość badań na obecność wirusa HPV uzależniona jest od wielu czynników, takich jak:
- wiek,
- historia medyczna,
- wyniki wcześniejszych testów.
Kobiety w przedziale wiekowym od 25 do 65 lat powinny przeprowadzać te kontrole co pięć lat, chociaż istnieje także możliwość wykonywania cytologii co trzy lata. Osoby z historią zmian przednowotworowych lub zakażeniem typami wysokiego ryzyka powinny być badane częściej. Regularne kontrole są kluczowe dla wczesnej diagnostyki onkologicznej, co z kolei umożliwia szybkie wykrycie i leczenie zmian przednowotworowych. Ignorowanie objawów może prowadzić do poważnych problemów zdrowotnych, takich jak rak szyjki macicy, będący jednym z najpoważniejszych skutków zakażenia HPV. Dlatego tak ważne jest, aby monitorować stan zdrowia i przeprowadzać odpowiednią diagnostykę w walce z tym wirusem.
Jakie są dostępne szczepienia przeciwko wirusowi HPV?
Szczepienia przeciw wirusowi HPV mają kluczowe znaczenie w zapobieganiu nowotworom, w tym rakowi szyjki macicy oraz brodawkom narządów płciowych. W Polsce dostępne są trzy główne typy szczepionek:
- dwuwalentna,
- czterowalentna,
- diewięciowalentna.
Szczepionka dwuwalentna chroni przed najczęściej występującymi wirusami HPV 16 i 18, które są głównymi przyczynami raka szyjki macicy. Z kolei czterowalentna oferuje dodatkową ochronę przed typami wirusa, które prowadzą do pojawienia się brodawek narządów płciowych. Najszerszą ochronę zapewnia dziewięciowalentna wersja, która chroni także przed pięcioma innymi typami HPV. Szczepienia rekomendowane są przede wszystkim młodzieży, a ich skuteczność jest najwyższa, gdy są zrealizowane przed rozpoczęciem aktywności seksualnej. Warto dodać, że w Polsce są dostępne bezpłatne szczepienia dla tej grupy wiekowej, co stanowi istotny krok w kierunku poprawy zdrowia publicznego. Edukacja oraz promocja szczepień odgrywają istotną rolę w ograniczaniu ryzyka zakażeń wirusem HPV oraz nowotworów, które się z tym wiążą. Takie działania są fundamentalne dla przyszłego zdrowia seksualnego naszej społeczności.
Jak profilaktyka HPV może zmniejszyć ryzyko zakażenia?
Profilaktyka wirusa brodawczaka ludzkiego (HPV) odgrywa niezwykle istotną rolę w ochronie przed jego zakażeniem. Kluczowymi elementami tej strategii są:
- szczepienia,
- regularne badania przesiewowe, takie jak cytologia oraz test na obecność wirusa.
Największą skuteczność szczepionki osiąga się, gdy jest ona podana przed rozpoczęciem aktywności seksualnej. W Polsce rekomenduje się, aby młodzież była szczepiona w celu ochrony przed typami wirusa, które mogą prowadzić do nowotworów, zwłaszcza HPV 16 i 18. Ponadto, wczesna inicjacja seksualna oraz większa liczba partnerów mogą zwiększać ryzyko zakażenia, dlatego warto tego unikać. Stosowanie prezerwatyw, choć nie gwarantuje całkowitej ochrony przed HPV, pomaga zredukować ryzyko przeniesienia wirusa. Również, dbanie o osobistą higienę jest kluczowe w zapobieganiu zakażeniom.
Warto pamiętać, że regularne badania przesiewowe umożliwiają wykrycie zmian przednowotworowych na wczesnym etapie, co znacznie poprawia szanse na skuteczne leczenie i minimalizację skutków zakażeń HPV. Edukacja w zakresie zdrowia seksualnego oraz właściwa profilaktyka są niezbędne, aby skutecznie zwalczać wirusa HPV, oferując tym samym lepszą ochronę przed nowotworami.




