Spis treści
Co to jest biocenoza pochwy?
Biocenoza pochwy to skomplikowany ekosystem mikroorganizmów, w skład którego wchodzą:
- bakterie,
- grzyby,
- wirusy.
Najważniejszymi mieszkańcami są pałeczki kwasu mlekowego (Lactobacillus), które odgrywają kluczową rolę w produkcji kwasu mlekowego, co z kolei utrzymuje niskie pH w pochwie. Taki kwaśny odczyn jest niezmiernie istotny w kontekście ochrony przed infekcjami, ponieważ hamuje rozwój niepożądanych drobnoustrojów.
Dokładna ocena biocenozy pochwy ma ogromne znaczenie, gdyż pozwala na analizę składu flory bakteryjnej oraz oceny czystości pochwy. Takie badania umożliwiają:
- potwierdzenie lub wykluczenie infekcji intymnych,
- identyfikację potencjalnych patogenów.
Dbanie o równowagę mikrobiomu płciowego jest kluczowe dla zdrowia kobiet. Wiedza na temat wpływu mikrobiomu na zdrowie intymne pozwala lepiej zapobiegać oraz leczyć problemy związane z układem rozrodczym. Warto również wiedzieć, że biocenoza pochwy różni się od cytologii; ta pierwsza koncentruje się na mikroorganizmach, podczas gdy cytologia analizuje komórki nabłonkowe. Oba rodzaje badań dostarczają cennych informacji na temat zdrowia intymnego oraz czynników, które mogą na nie wpływać.
Jakie mikroorganizmy są obecne w biocenozie pochwy?

W mikroekosystemie pochwy zamieszkuje szereg mikroorganizmów, z których najważniejsze to bakterie z rodzaju Lactobacillus, takie jak:
- Lactobacillus acidophilus,
- Lactobacillus casei,
- Lactobacillus jensenii.
Te pałeczki kwasu mlekowego pełnią kluczową rolę w utrzymaniu zdrowia pochwy, głównie poprzez produkcję kwasu mlekowego, który wspiera właściwe pH. Oprócz Lactobacillus, flora bakteryjna pochwy może zawierać inne mikroby, jak:
- Gardnerella vaginalis,
- Atopobium vaginae,
- Mycoplasma hominis.
Warto zauważyć, że ich proporcje mają ogromne znaczenie dla zdrowia – mogą one wpłynąć na równowagę mikrobiomu, a także prowadzić do różnych problemów, takich jak infekcje. Te mogą być różnego rodzaju: bakteryjne, grzybicze (na przykład Candida), a także pierwotniakowe, jak rzęsistek pochwowy. Dlatego tak istotne jest zrozumienie roli tych mikroorganizmów w kontekście zapobiegania i leczenia problemów zdrowotnych. Zmiany w składzie flory bakteryjnej mogą istotnie wpływać na ogólne zdrowie kobiet. Regularne kontrole stanu mikrobiomu są kluczowe, ponieważ pomagają w utrzymaniu jego równowagi, a tym samym minimalizują ryzyko infekcji oraz wspierają zdrowie intymne.
Dlaczego pałeczki kwasu mlekowego są ważne dla biocenozy pochwy?
Pałeczki kwasu mlekowego odgrywają kluczową rolę w zachowaniu zdrowia intymnego kobiet. Utrzymują one odpowiednie pH pochwy, które oscyluje między 3,8 a 4,5. Ten odpowiedni poziom kwasowości skutecznie hamuje rozwój szkodliwych bakterii oraz grzybów. Wśród najważniejszych przedstawicieli tych pożytecznych mikroorganizmów znajdują się:
- Lactobacillus acidophilus,
- Lactobacillus jensenii,
- Lactobacillus crispatus.
Te drobnoustroje nie tylko regulują pH, ale także konkurują z innymi mikroorganizmami o zasoby w obrębie pochwy. Co więcej, produkują substancje, które zabijają bakterie i ograniczają rozwój patogenów. Działają one szczególnie skutecznie przeciwko bakteriom odpowiedzialnym za bakteryjne zapalenie pochwy oraz grzybom wywołującym kandydozę. Kiedy liczba pałeczek kwasu mlekowego zmniejsza się, pH może wzrosnąć, co sprzyja rozwojowi niepożądanych mikroorganizmów i zwiększa ryzyko infekcji intymnych. Dlatego kluczowe jest dbanie o równowagę flory bakteryjnej w pochwie, aby efektywnie chronić zdrowie kobiet przed różnorodnymi zakażeniami.
Jakie czynniki mogą wpływać na równowagę flory bakteryjnej pochwy?
Równowaga flory bakteryjnej pochwy stanowi niezwykle istotny element zdrowia intymnego kobiet. Na jej kondycję wpływa wiele różnorodnych czynników:
- zmiany hormonalne, jakie następują podczas cyklu menstruacyjnego, ciąży czy menopauzy,
- aktywność seksualna oraz zmiany partnerów,
- antybiotyki, które prowadzą do eliminacji zarówno patogennych, jak i korzystnych bakterii,
- różnego rodzaju środki dopochwowe, zwłaszcza irygacje,
- krwawienia miesięczne,
- czynniki ryzyka, takie jak stosowanie hormonalnej antykoncepcji, wiek czy stres,
- przewlekłe choroby, na przykład cukrzyca, oraz interwencje ginekologiczne.
Dlatego tak ważne jest, aby dbać o odpowiednią higienę intymną oraz umieć rozpoznawać objawy zaburzeń, aby skutecznie utrzymać zdrowie i równowagę mikrobiomu.
Jak wygląda proces pobrania wymazu z pochwy?
Pobranie wymazu z pochwy to krótki i bezbolesny zabieg, który traktowany jest jako standardowa procedura w ginekologii. Pacjentka powinna przygotować się, obnażając dolną część ciała i zasiadając na fotelu ginekologicznym.
Doktor wprowadza wziernik, aby uzyskać widok na szyjkę macicy, a następnie:
- przy pomocy sterylnej szczoteczki pobiera próbkę wydzieliny z pochwy,
- pobiera próbkę wydzieliny z szyjki macicy.
Zebrany materiał umieszczany jest na szkiełku podstawowym lub w specjalnym pojemniku, który następnie trafia do laboratorium. Tam próbka poddawana jest:
- badaniu mikroskopowemu,
- analizie pod kątem obecności flory bakteryjnej.
To pozwala na identyfikację potencjalnych patogenów. Regularne pobieranie wymazów z pochwy ma kluczowe znaczenie dla zdrowia intymnego, gdyż umożliwia monitoring stanu zdrowia i wczesne wykrywanie infekcji. Taka profilaktyka przyczynia się do skutecznego leczenia i minimalizowania ryzyka powikłań zdrowotnych.
Kiedy wykonuje się badanie biocenozy pochwy?

Badanie biocenozy pochwy przeprowadza się w konkretnych okolicznościach, a jego głównym celem jest ocena równowagi flor bakteryjnych oraz diagnozowanie potencjalnych infekcji intymnych. Istnieje wiele objawów, które mogą sugerować konieczność takiego badania, w tym:
- upławy,
- świąd,
- pieczenie,
- ból podczas oddawania moczu lub współżycia.
W przypadku ich wystąpienia, szybka diagnoza jest niezwykle ważna dla zapobiegania poważniejszym problemom zdrowotnym. Ciąża to kolejna sytuacja, w której warto przeprowadzić badanie. Monitorowanie stanu flory bakteryjnej w tym czasie ma kluczowe znaczenie dla zdrowia zarówno matki, jak i rozwijającego się płodu.
Również przed planowanymi zabiegami ginekologicznymi lub inseminacją, zaleca się ocenę flor bakteryjnych, aby zapewnić odpowiednie warunki dla procedur medycznych. Po zakończeniu antybiotykoterapii, badanie biocenozy również powinno być rozważane, aby sprawdzić, czy mikrobiom nie doznał uszczerbku w wyniku leczenia. Regularne kontrole biocenozy pochwy odgrywają istotną rolę w wykrywaniu infekcji intymnych oraz w zapobieganiu różnym problemom zdrowotnym.
Dzięki nim można lepiej zadbać o samopoczucie i ogólny stan zdrowia kobiet.
Jak przygotować się do badania biocenozy pochwy?

Przygotowanie się do badania biocenozy pochwy ma kluczowe znaczenie dla uzyskania precyzyjnych wyników. Warto przez 2-3 dni przed wizytą unikać:
- stosowania jakichkolwiek środków dopochwowych,
- irygacji,
- aktywności seksualnej.
W dniu badania najbezpieczniej jest umyć okolice intymne jedynie przy użyciu ciepłej wody, rezygnując z mydła i innych preparatów higienicznych. Należy także zrezygnować z badania podczas menstruacji, ponieważ może to zburzyć klarowność wyników. Istotne jest, aby poinformować lekarza o wszelkich przyjmowanych antybiotykach i innych lekach, które mogą mieć wpływ na florę bakteryjną. Szczegółowe przygotowanie zwiększa prawdopodobieństwo trafnej diagnozy oraz lepszego zrozumienia Twojego zdrowia intymnego.
Jakie są objawy wskazujące na konieczność badania biocenozy pochwy?
Objawy, które mogą sugerować potrzebę zbadania biocenozy pochwy, stanowią istotny sygnał dotyczący zdrowia kobiet. Do najważniejszych z nich należą:
- nietypowe upławy, które mogą różnić się kolorem, konsystencją, a także zapachem,
- świąd i pieczenie w okolicach intymnych,
- ból czy dyskomfort podczas oddawania moczu i stosunku płciowego,
- zaczerwienienie i obrzęk warg sromowych,
- plamienia, które nie są związane z cyklem menstruacyjnym.
Osoby doświadczające tych objawów powinny niezwłocznie skonsultować się z lekarzem. Właściwe zdiagnozowanie i ocena biocenozy pochwy w każdym z tych przypadków są kluczowe dla skutecznej profilaktyki i leczenia ewentualnych infekcji. Dbanie o zdrowie intymne jest niezwykle istotne, dlatego objawy te należy traktować poważnie.
Jakie są korzyści z oceny biocenozy pochwy?
Ocena biocenozy pochwy to ważny krok w dbaniu o intymne zdrowie kobiet. Dzięki takim badaniom można w porę zidentyfikować patogeny wywołujące infekcje, co pozwala na szybsze i skuteczniejsze leczenie, a tym samym ogranicza ryzyko powikłań.
Regularna diagnostyka mikroskopowa jest szczególnie korzystna dla kobiet w ciąży, ponieważ pozwala na bieżąco monitorować stan flory bakteryjnej. Rekomenduje się, by regularnie poddawały się tym badaniom, co może zapobiegać infekcjom, mogącym prowadzić do przedwczesnych porodów.
Dodatkowo, ocena biocenozy daje możliwość kontrolowania skuteczności rozpoczętej terapii oraz rozpoznawania zaburzeń mikrobiomu. Po zakończeniu leczenia antybiotykami, analiza stanu flory bakteryjnej może ujawnić, czy terapia nie zaszkodziła naturalnej równowadze mikrobiologicznej.
Badanie biocenozy pomaga również lepiej zrozumieć przyczyny infekcji intymnych, co otwiera drogę do wdrażania skuteczniejszych metod zapobiegawczych. Świadomość stanu intymnego zdrowia to kluczowy element ogólnego samopoczucia kobiet. Proaktywne podejście do diagnostyki biocenozy pochwy jest zatem istotne dla zachowania zdrowia oraz komfortu w sferze intymnej.
Jakie metody stosuje się przy ocenie biocenozy pochwy?
Ocena biocenozy pochwy opiera się na zróżnicowanych metodach diagnostycznych, które dostarczają cennych informacji na temat zdrowia intymnego. Jedną z najczęściej stosowanych technik jest mikroskopowa analiza wymazu, umożliwiająca precyzyjne określenie składu flory bakteryjnej. Inna ważna metoda, barwienie w stylu Grama, pozwala ocenić morfologię bakterii, co jest kluczowe dla ich skutecznej identyfikacji.
Liczba leukocytów w pobranym materiale może wskazywać na obecność stanu zapalnego, co jest istotnym wskaźnikiem. W praktyce medycznej powszechnie przeprowadza się także posiew mikrobiologiczny, który służy do identyfikacji konkretnych patogenów. Istotnym krokiem jest również ocena wrażliwości tych mikroorganizmów na różne antybiotyki, co realizuje się za pomocą antybiogramu.
Coraz większe znaczenie mają również badania molekularne, jak PCR, które umożliwiają wykrywanie specyficznych mikroorganizmów, w tym bakterii, grzybów oraz wirusów. Dzięki tym nowoczesnym technikom możliwe jest dokładniejsze poznanie biocenozy pochwy oraz bardziej efektywna diagnostyka infekcji intymnych.
Wszystkie te metody dostarczają kluczowych informacji, które mają ogromne znaczenie dla zachowania zdrowia kobiet.
Jak biocenoza pochwy służy do wykrywania infekcji intymnych?
Biocenoza pochwy odgrywa istotną rolę w diagnozowaniu infekcji intymnych, ponieważ umożliwia wykrycie różnorodnych patogenów. Dzięki badaniu tej biocenozy można identyfikować infekcje:
- bakteryjne,
- grzybicze,
- pierwotniakowe.
Najczęściej spotykane patogeny, takie jak:
- Gardnerella vaginalis,
- Streptococcus agalactiae,
- Candida albicans,
są głównymi sprawcami tych schorzeń. Analiza biocenozy dostarcza cennych informacji o stanie równowagi flory bakteryjnej, której zakłócenia mogą prowadzić do problemów zdrowotnych, takich jak:
- bakteryjna waginoza,
- kandydoza,
- zakażenie rzęsistkiem pochwowym.
Zmiany w mikroflorze pochwy mogą wystąpić z różnych przyczyn, w tym:
- stosowania antybiotyków,
- zaburzeniami hormonalnymi.
Wyniki badań biocenozy mają istotne znaczenie dla lekarzy, każąc im dobierać skuteczne terapie, takie jak:
- leki przeciwbakteryjne,
- przeciwgrzybicze.
Dzięki temu możliwe jest efektywne leczenie infekcji oraz minimalizowanie ryzyka wystąpienia powikłań zdrowotnych. Dlatego regularne sprawdzanie biocenozy jest kluczowe dla zdrowia intymnego kobiet, ponieważ umożliwia wczesne wykrywanie i skuteczną interwencję w przypadku infekcji.
Jakie są wyniki i ich interpretacja w badaniu biocenozy pochwy?
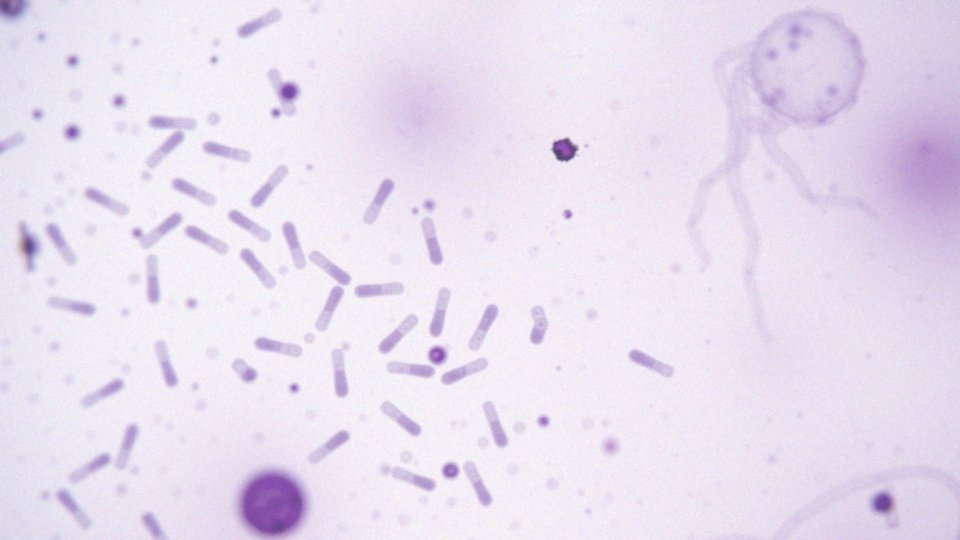
Wyniki badania biocenozy pochwy są przedstawione w postaci mikroskopowego wymazu. W trakcie analizy zwraca się uwagę na obecność oraz liczebność:
- pałeczek kwasu mlekowego,
- innych bakterii,
- grzybów,
- leukocytów,
- komórek nabłonkowych.
Kluczowe znaczenie ma przede wszystkim ilość pałeczek kwasu mlekowego, które pełnią istotną rolę w obronie przed infekcjami i utrzymaniu prawidłowego pH. Klasyfikacja biocenozy na różne poziomy czystości odzwierciedla nie tylko stan flory bakteryjnej, ale także może wskazywać na występowanie zapaleń. Ważne jest, aby interpretację wyników przeprowadzał lekarz, który uwzględni kliniczne objawy oraz wyniki innych badań.
Na podstawie równowagi mikrobiomu, wyniki mogą wskazywać na stan typowej czystości lub różnorodne zaburzenia, takie jak bakteryjna waginoza czy kandydoza. Dodatkowo, analiza liczby leukocytów może dostarczać informacji o stanie zapalnym, natomiast obecność patogenów sugeruje potrzebę wdrożenia terapii.
Regularne badania biocenozy pochwy są niezbędne, ponieważ pozwalają monitorować zdrowie intymne i szybko reagować na potencjalne infekcje.
Co wyróżnia biocenozę pochwy od cytologii?
Biocenoza pochwy oraz cytologia to dwa różne badania, które pozwalają ocenić zdrowie układu rozrodczego kobiet, jednak różnią się one istotnie.
Biocenoza skupia się na badaniu mikroflory, identyfikując mikroorganizmy, takie jak:
- pałeczki kwasu mlekowego,
- potencjalne patogeny.
Dzięki tym informacjom możemy lepiej zrozumieć stan zdrowia intymnego i diagnozować różne infekcje. To badanie umożliwia także ocenę równowagi flory bakteryjnej, co jest niezwykle ważne dla zapobiegania problemom zdrowotnym w tej sferze.
Cytologia polega na analizie komórek pobranych z szyjki macicy i ma kluczowe znaczenie w profilaktyce raka. Szczególnie koncentruje się na wykrywaniu zmian przedrakowych oraz wczesnym identyfikowaniu komórek zmienionych nowotworowo. Warto zaznaczyć, że w przeciwieństwie do biocenozy, cytologia nie koncentruje się na diagnostyce infekcji, ale na obserwacji zmian morfologicznych.
Obydwa badania są niezwykle ważne i dopełniają się nawzajem, jednak każde z nich ma swoje unikalne cele i zastosowania w zakresie zdrowia kobiet.